
Maladie auto-immune caractérisée par une hyperthyroïdie liée à la synthèse d’anticorps anti-récepteurs de la TSH qui sont stimulants (TRAK).
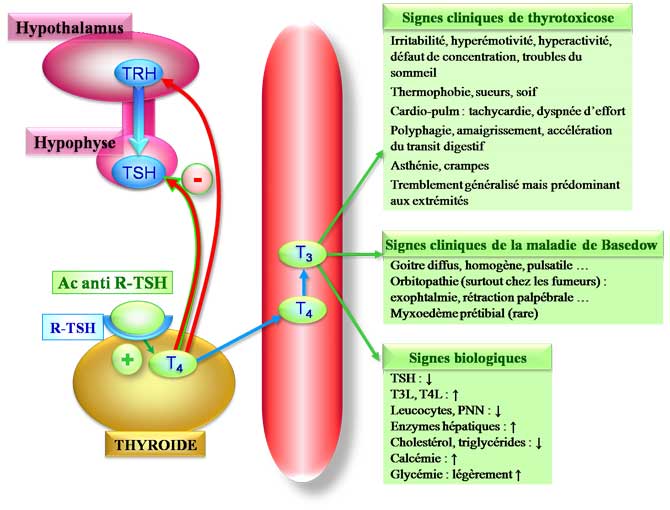
Irritabilité, hyperémotivité, hyperactivité, défaut de concentration, troubles du sommeil.
Thermophobie, sueurs, soif
Signes cardio-pulmonaires : tachycardie, dyspnée d'effort ...
Polyphagie, amaigrissement, accélération du transit
Asthénies, crampes, tremblements généralisés mais prédominants aux extrémités
Goitre diffus, homogène, pulsatile...
Orbitopathie (surtout chez les fumeurs) : exophtalmie, rétraction palpébrale ...
Myxoedème prétibial (rare)
C'est la plus fréquente des hyperthyroïdies : environ 1% de
la population
Touche principalement la femme jeune (sex ratio : F/H =
6)
Présence d’une hyperthyroïdie franche : TSH basse, T4L augmentées (T3L augmentées).
- neutropénie
- élévation des enzymes hépatiques
- diminution du cholestérol et des triglycérides
- augmentation de la calcémie
- éventuellement légère augmentation de la glycémie
Positif dans 60-80% de maladie de Basedow.
La mesure de l’activité
biologique des anticorps met en évidence leur caractère stimulant.
Leur dosage doit être réalisé
- au moment du diagnostic : leur taux n’a pas de valeur pronostic
- en fin de traitement : leur persistance est un marqueur prédictif
de récidive
Il est sans intérêt de suivre leur évolution au cours
du traitement
Ils peuvent être retrouvés à taux faible.
Le diagnostic peut aussi faire intervenir de
l’imagerie : échographie, scintigraphie (iode 125, tecnetium 99)
Cardiaques :
troubles du rythme, fibrillation auriculaire, insuffisance cardiaque …
Oculaires :
exophtalmie maligne
Rhumatologiques :
ostéoporose …
Grossesse :
on peut observer une rémission au cours des 2ème et 3ème trimestre et un rebond en post-partum.
Il y a des risques d’hyperthyroïdie
néonatales (voir d’hypothyroïdie).
- Traitement d’attaque
Le but est d’obtenir l’euthyroïdie (généralement obtenue en 4-6semaines)
Anti-thyroïdien de
synthèse : Néomercazole® (carbimazole)
L’euthyroïdie sera objectivée par la normalisation de
la T4L (ou de la T3L en cas d’hyperthyroïdie à T3).
- Traitement
d’entretien : pour maintenir l’euthyroïdie, on peut diminuer les
doses de carbimazole ou lui associer des hormones thyroïdiennes (durée :
~18mois)
Anti-thyroïdien de
synthèse + hormones thyroïdiennes : Néomercazole® + Lévothyrox®
Un bilan thyroïdien : TSH + T4L (ou T3L en cas
d’hyperthyroïdie à T3) sera réalisé tous les 3-4mois pendant toute la durée
du traitement.
A l’arrêt du traitement un suivi clinique voir
biologique doit être réalisé tous les ans pendant 2-3ans.
Suivi biologique
Les antithyroïdiens de synthèse peuvent responsables
d’agranulocytose immuno-allergique.
Il est indispensable de suivre la NFS
toutes les 10j pendant les 2 1er mois puis tous les mois.
En cas d’angine ou de fièvre (ou tout autre signes
d’infection), il faut consulter rapidement et réaliser une NFS.
Autres anti-thyroïdien de synthèse : benzyl thiouracil (Basdène®) et propyl thiouracil (PTU)