
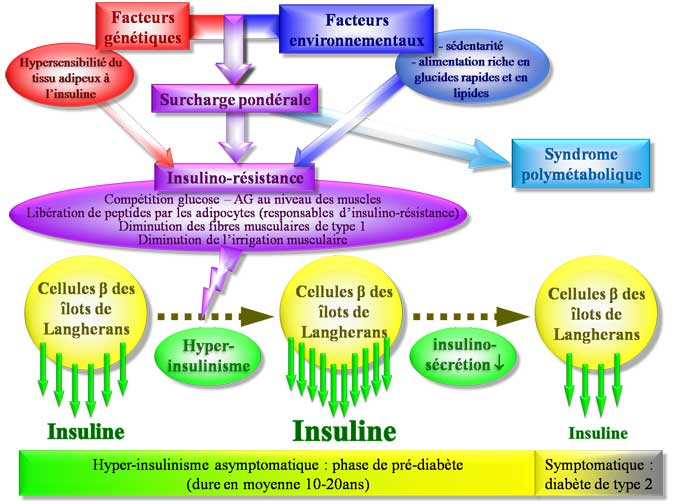
Comme pour le diabète de type 1, le diabète de type 2 est caractérisé par une diminution de l’insulino-sécrétion provoquant l’hyperglycémie.
Cette insulino-déficience est la conséquence d’une période (10-20ans) d’hyperinsulinisme liée à une résistance des tissus périphériques à l’insuline.
Des facteurs génétiques (hypersensibilité du tissu adipeux à l’insuline) et des facteurs environnementaux (alimentation riche en graisses et en sucres rapides, sédentarité) sont responsables de surcharge pondérale voire d’obésité.
L’insulino-résistance qui touche surtout le muscle (mais aussi le foie et le tissu adipeux) est la conséquence
- de la surcharge pondérale (répartition abdominale viscérale des graisses)
- de la sédentarité
- d’un terrain génétique
L’insulino-résistance hépatique (augmentation de la néoglucogenèse) et musculaire (diminution de l’utilisation du glucose) provoque une augmentation de la glycémie qui stimule les cellules β des îlots de Langherans responsables d’un hyperinsulinisme (la glycémie a jeun est donc normale).
Après plusieurs années, la sécrétion d’insuline diminue, la glycémie augmente et le diabète s’installe.
- Angiotensinogène et angiotensine II : augmentation de la pression artérielle
- PAI-1 et facteur tissulaire : augmentation du risque thrombotique
- TNF-α : apparition d’un processus inflammatoire
- Diminution de la synthèse d’adiponectine : diminution de l’oxydation musculaire des AG à dyslipidémie
- Leptine, résistine, adiponectine : insulino-résistance, excès pondéral
- Diminution de l’activité de la lipoprotéine lipase : diminution de l’épuration des triglycérides présents dans les VLDL et des CM.
- Levée de l’inhibition de la TG lipase qui provoque un flux d’AG vers le foie. Il en résulte une augmentation de la synthèse hépatique de TG (augmentation de la synthèse de lipase hépatique) et donc de VLDL.
La lipase hépatique favorise la transformation des IDL en LDL et diminue la production d’HDL (cf métabolisme des lipoprotéines)
Ces phénomènes sont responsables d’une dyslipidémie de type IV (ou IIb) et d’une stéatose hépatique
Le syndrome polymétabolique se traduit donc par une HTA, une dyslipidémie, un état prothrombotique, un processus inflammatoire chronique à bas bruit. Tous ces facteurs favorisent le développement de maladies cardio-vasculaires.
- Obésité centrale (tour de taille > 94 cm chez l’homme et 80 cm chez la femme)
+ 2 des 4 facteurs suivants :
- Triglycérides > 1,5g/l
- HDL cholestérol < 0,4g/l chez l’homme et < 0,5g/l chez la femme
- HTA ≥ 130/85
- Hyperglycémie à jeun >1g/l (ou diabète de type 2)
Pour en savoir plus :
http://www.chups.jussieu.fr/polys/diabeto/POLY.Chp.3.html
http://www.fmcgastro.org/default.aspx?page=170
http://www.cardiologie-francophone.com/journee06/INSULINO%5B1%5D.htm